Article revu et approuvé par Dr. Ibtissama Boukas, médecin spécialisée en médecine de famille
Les fractures de l’atlas, la première vertèbre cervicale (C1), représentent 2 à 13 % des lésions aiguës de la colonne cervicale et 1-2 % de toutes les lésions de la colonne vertébrale. Également appelées fractures de Jefferson, ces lésions sont dues à une charge axiale traumatique, et sont généralement associées à d’autres lésions de la colonne cervicale supérieure. Les forces de rotation violente sur la tête et le cou peuvent également provoquer des fractures de l’atlas dans de rares cas.
Cet article de la fracture de Jefferson, depuis le diagnostic jusqu’au options thérapeutiques conservatrices et chirurgicales pour corriger ce trouble.
Définition et mécanisme de blessure
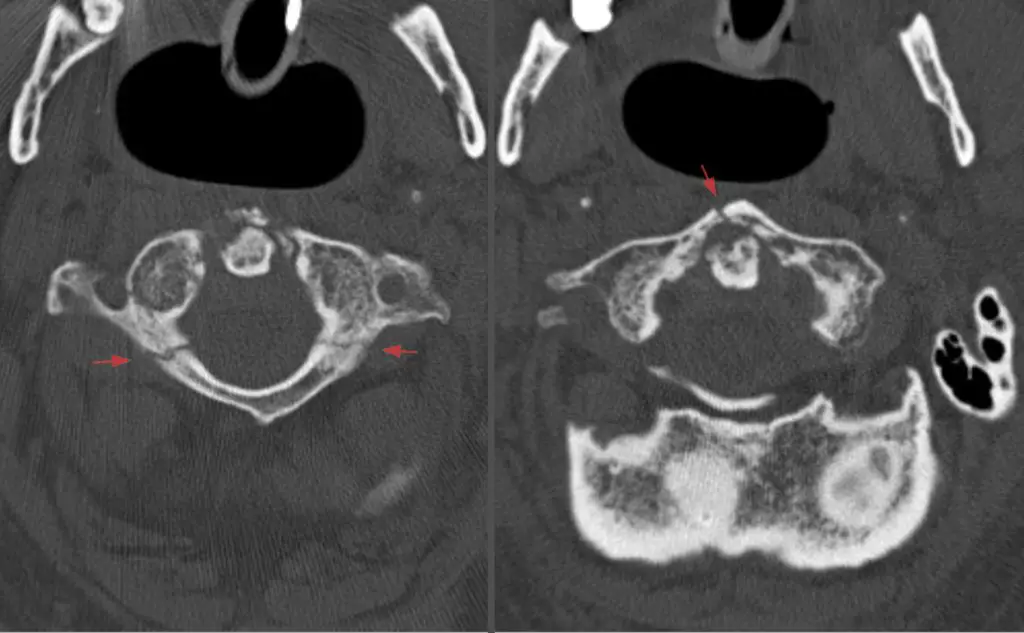
Une fracture de Jefferson est une fracture osseuse de la vertèbre C1. La vertèbre C1 est un anneau osseux, avec deux masses latérales en forme de coin, reliées par des arcades antérieures et postérieures relativement minces et un ligament transverse.
La masse latérale de la vertèbre C1, plus haute, est dirigée latéralement. Par conséquent, des forces verticales comprimant les masses latérales entre les condyles occipitaux et l’axe les écartent, fracturant l’un ou les deux arcades antérieures ou postérieures. Les forces d’impact provoquent un étalement vers l’extérieur des masses latérales de C1.
Une fracture de Jefferson n’entraîne pas toujours une lésion de la moelle épinière, car les dimensions de l’anneau osseux augmentent. Une lésion de la moelle épinière est plus attendue si le ligament transverse a également été rompu.
Les fractures vertébrales C1 se produisent principalement parce que les condyles occipitaux du crâne sont forcés dans les masses latérales de C1. À moins qu’il n’y ait un fragment d’os rétropulsé, les patients n’ont généralement pas de lésion de la moelle épinière ou de déficits neurologiques parce que la fracture s’est propagée vers l’extérieur. Cependant, les artères vertébrales présentent un risque élevé de lésion (dissection et/ou thrombose) ou de spasme dus à une inflammation pouvant entraîner des déficits neurologiques.
Symptômes
Une fracture de Jefferson provoque des douleurs dans la partie supérieure du cou. De manière générale, les patients n’ont pas de problèmes de mouvement majeurs, d’élocution ou de fonction cérébrale, à moins que les nerfs de la moelle épinière ne soient également blessés.
Dans certains cas, les artères du cou sont endommagées. Les blessures aux vaisseaux sanguins dans la partie supérieure du cou peuvent entraîner des complications neurologiques, telles que l’ataxie. Pour rappel, l’ataxie est une perte de contrôle musculaire et d’équilibre pendant la marche. Une ecchymose et un gonflement autour de la zone de la blessure sont fréquents.
Parmi les autres caractéristiques potentielles de la fracture de Jefferson, on compte les signes et symptômes suivants :
- Il peut y avoir une douleur et une raideur cervicale haute, généralement isolées de la zone autour de la vertèbre fracturée.
- Vous pouvez avoir du mal à marcher et même à respirer s’il y a eu des dommages à la moelle épinière.
- Vous pouvez ressentir beaucoup de douleurs dans une autre partie du corps et ne pas être conscient de votre douleur au cou.
Si la douleur irradie le long de votre colonne vertébrale, dans les bras et/ou dans vos jambes, il est probable que l’atteinte provienne d’une hernie discale cervicale et non d’une fracture de Jefferson (encore plus si la cause n’est pas traumatique).
Diagnostic
Le diagnostic définitif d’une fracture isolée nécessite souvent une tomodensitométrie (TDM), tandis que la lésion ligamentaire est plus facilement identifiée par l’imagerie par résonance magnétique (IRM).
L’instabilité ligamentaire peut être reconnue sur des radiographies à bouche ouverte montrant un déplacement latéral de la masse de 7 mm ou plus.
L’intervalle atlanto-dens (ADI), défini comme la distance entre l’atlas et les tanières, peut également être utilisé comme marqueur d’instabilité ligamentaire. L’ADI normale est inférieure à 3 mm, et une distance plus grande indique un degré plus élevé de lésion ligamentaire.
L’utilisation de la TDM et de l’IRM permet une évaluation plus complète de la lésion osseuse et une évaluation plus précise des structures ligamentaires associées à l’atlas.
Une fois identifiées, les fractures de l’atlas peuvent être classées selon 4 types de fracture :
- Les fractures de type I sont isolées de l’arc antérieur ou postérieur, une lésion rare avec ligament transverse intact.
- Les blessures de type II, également connues sous le nom de fractures de Jefferson, sont des fractures éclatées avec des fractures bilatérales de l’arc antérieur et postérieur de C1.
- Les fractures de type III impliquent la masse latérale. Les fractures de Jefferson et les fractures de masse latérales peuvent être isolées ou peuvent être associées à une rupture ligamentaire importante.
Traitement
Conservateur
Le traitement des fractures de l’atlas reste controversé, en partie en raison de la fréquence d’autres lésions cervicales associées à ces lésions. Aucune norme ou directive pour le traitement des fractures C1 seules ou en combinaison avec d’autres lésions de la colonne cervicale n’a été développée. Au lieu de cela, les recommandations de traitement pour les fractures C1 isolées et les fractures combinées C1-C2 sont généralement basées sur un groupe de séries de cas.
Selon l’étendue du traumatisme, un traitement non opératoire constitué d’orthèses externes est souvent efficace si la fracture est stable. La plupart des fractures C1 isolées et des fractures stables C1-C2 sont prises en charge à l’aide d’un collier rigide, d’un corset halo-thoracique ou d’une immobilisation sterno-occipito-mandibulaire.
L’immobilisation externe est recommandée pour les fractures combinées C1-C2 à moins que l’instabilité ne soit évidente sur les radiographies en position debout et en décubitus dorsal alors que le patient porte un corset. Un ligament intact peut être traité à l’aide d’un collier souple ou dur, tandis qu’un ligament rompu sans composant d’avulsion osseuse peut nécessiter une combinaison de traction, un gilet halo ou une intervention chirurgicale s’il est réfractaire à un traitement non opératoire.
Dans la majorité des cas, un collier dur est un traitement adéquat. Certains cliniciens préfèrent un gilet halo ou une veste corporelle Minerva afin d’éviter un traumatisme supplémentaire à la vertèbre blessée en limitant la mobilité cervicale.
Chirurgical
Le traitement chirurgical des fractures isolées de l’axe est rarement indiqué, car l’immobilisation du col est généralement adéquate. La principale considération pour la chirurgie est l’instabilité, généralement évaluée à l’aide de la mobilité sur des films de flexion-extension.
En utilisant la classification d’Anderson et D’Alonzo, les fractures de l’apophyse odontoïde de type I et III sont généralement considérées comme stables tandis que le type II, la variante la plus courante, est instable.
Une autre indication chirurgicale objective comprend une rupture confirmée (c’est-à-dire en utilisant l’IRM) du ligament transverse en milieu de substance et la présence d’une instabilité atlanto-occipitale. Une indication relative de la chirurgie qui n’est pas universellement acceptée est la présence d’un déplacement bilatéral des masses latérales totalisant plus de 6,9 mm sur les radiographies à bouche ouverte. Un décalage de cette ampleur suggère une rupture du ligament transverse de l’atlas et une instabilité associée.
Un décalage des deux masses latérales de l’atlas sur l’axe allant de 3 à 9 mm peut également indiquer une fracture par éclatement de Jefferson. Bien que ces blessures puissent être initialement traitées avec une immobilisation rigide, les patients doivent être suivis pour une douleur et une instabilité continues.
Des vues en flexion-extension peuvent être obtenues 3 mois après la blessure pour évaluer tout mouvement pathologique restant indiquant une instabilité persistante. Si les signes radiographiques d’instabilité persistent, une fixation interne de C1-2 peut être réalisée pour atténuer la douleur au cou et le risque de lésion grave du tronc cérébral et de la moelle épinière.
En général, une opération chirurgicale des fractures de Jefferson se passe comme suit :
- En utilisant une fixation par vis polyaxiale des masses latérales de C1 et une vis pédiculaire ou une fixation pars de C2. La procédure commence par une incision médiane descendant du dessous de l’inion juste au-dessus de la colonne cervicale sous-axiale. Ensuite, un écarteur est utilisé pour séparer les muscles du splénius capitis et la dissection se poursuit jusqu’à ce que l’arc postérieur de C1 et la lame de C2 soient visibles.
- Après une exposition adéquate des repères osseux, les sections centrale et médiale de la masse latérale sont squelettisées afin d’identifier le point d’entrée de la masse latérale C1, en prenant soin d’éviter l’artère vertébrale.
- Au cours de cette étape, le plexus veineux est soumis à une cautérisation, une tamponnade et l’application d’agents hémostatiques. La racine nerveuse C2 peut être rétractée caudale. Le point d’entrée est réalisé de 3 à 4 mm latéralement par rapport à la face médiale de la masse latérale C1 à l’aide d’une allumette ou d’un poinçon.
- La masse latérale est canulée à l’aide d’un foret pointé à environ 20° rostral avec une trajectoire médiane minimale. Une vis partiellement filetée est placée avec seulement la partie lisse de l’instrument en butée contre la racine nerveuse C2. Des vis sont ensuite placées dans la pars ou pédicule C2, avec le point d’entrée de la vis pars à quelques millimètres rostral à l’articulation C2/C3 et un point d’entrée légèrement rostral et latéral à celui de la vis pars pour une vis pédiculaire C2.
- Une fois les vis bien placées, leur alignement est évalué par fluoroscopie latérale et AP. Après confirmation du bon placement, les tiges sont coupées et fixées aux têtes de tulipes à vis à l’aide de vis de réglage.
Pronostic : Est-ce grave ?
Les fractures C1 sont un groupe complexe de lésions cervicales supérieures, et leur diagnostic et leur traitement nécessitent une approche holistique. Le contexte de tout traumatisme médullaire en plus de l’état de santé général des patients (par exemple : obésité, myélopathie, capacité de se conformer au traitement, ostéoporose, etc.) dictera les méthodes de traitement.
Alors que la majorité de ces blessures peuvent être traitées avec une immobilisation non opératoire, certaines caractéristiques de la fracture nécessitent une fixation chirurgicale ou une fusion. Le chirurgien doit être conscient des types de fractures qui nécessitent une stabilisation plus poussée et suivre de près les patients pour détecter les signes d’instabilité et de déformation après une prise en charge non opératoire.
En bref, c’est en fonction du type de fracture que l’on pourra déterminer si c’est grave ou pas.
Je m’appelle Anas Boukas et je suis kiné. Ma mission ? Aider les gens qui souffrent avant que leur douleur ne s’aggrave et devienne chronique. Je suis également d’avis qu’un patient éduqué augmente considérablement ses chances de guérison. C’est pour cette raison que j’ai créé Groupe Santépourtous, un réseau de sites médicaux, en association avec plusieurs professionnels de santé.
Mon parcours:
Baccalauréat et Maîtrise à l’Université de Montréal , Physiothérapeute pour CBI Health,
Physiothérapeute pour The International Physiotherapy Centre